Isoniazid

Dosierungen
Isoniazid 300 mg
| Menge | Preis pro Tablette | Gesamtpreis | |
|---|---|---|---|
| 90 | €0,43 | €38,28 | |
| 120 | €0,39 | €46,78 | |
| 180 | €0,35 | €63,80 | |
| 270 | €0,33 | €90,16 | |
| 360 | €0,32 | €115,68 |
Zahlung & Versand
Ihre Bestellung wird sorgfältig verpackt und innerhalb von 24 Stunden versendet. So sieht ein typisches Paket aus.
Die Sendung hat die Größe eines normalen privaten Briefes (24x11x0,7 cm), ohne Hinweis auf den Inhalt.



| Versandmethode | Voraussichtliche Lieferung |
|---|---|
| Express Kostenlos für Bestellungen über €300,00 | Voraussichtliche Lieferung nach Deutschland: 4-7 Tage |
| Standard Kostenlos für Bestellungen über €200,00 | Voraussichtliche Lieferung nach Deutschland: 14-21 Tage |











Rabattcoupons
- Neujahrstag - 1. Januar 2026 9% NEUJAHR9
- Heilige Drei Könige - 6. Januar 2026 5% DREIKOENIGE5
- Tag der Arbeit - 1. Mai 2026 6% ARBEIT6
- Tag der Deutschen Einheit - 3. Oktober 2026 8% EINHEIT8
- Allerheiligen - 1. November 2026 6% ALLERHEILIGEN6
- Heiligabend - 24. Dezember 2026 9% HEILIGABEND9
- Weihnachten - 25. Dezember 2026 10% WEIHNACHTEN10
- Zweiter Weihnachtstag - 26. Dezember 2026 9% ZWEITER9
- Silvester - 31. Dezember 2026 8% SILVESTER8
Markennamen
| Land | Markennamen |
|---|---|
 Argentinien Argentinien | Isoniac |
 Belgien Belgien | Nicotibine Rimifon |
 Bulgarien Bulgarien | Isonid Rimicid |
 Deutschland Deutschland | Dipasic Gluronazid Isozid Isozid comp N Tb-Phlogin cum B6 tebesium tebesium-s |
 Finnland Finnland | Tubilysin |
 Frankreich Frankreich | Rimifon |
 Griechenland Griechenland | Dianicotyl Isozid Nicozid |
 Hongkong Hongkong | Trisofort |
 Indien Indien | Isokin Isonex Rifacom E-Z |
 Island Island | Tibinide |
 Israel Israel | Inazid |
 Italien Italien | Cin Nicazide Nicizina Nicozid |
 Japan Japan | Hydra Hydrazide |
 Kanada Kanada | Isotamine |
 Mexiko Mexiko | Dipasic Erbazid Hidrasix Pas Hain Valifol |
 Pakistan Pakistan | Aceta Amsozide Isonex Forte |
 Philippinen Philippinen | Isonid |
 Portugal Portugal | Hidrazida |
 Rumänien Rumänien | Bitub |
 Schweden Schweden | Tibinide |
 Schweiz Schweiz | Rimifon |
 Slowenien Slowenien | INH Agepha |
 Spanien Spanien | Anidrasona Cemidon Cemidon B6 Dipasic Hidrastol Pyreazid Rimifon |
 Taiwan Taiwan | Duracrin I.N.A.H. Iscotin |
 Tschechien Tschechien | Nidrazid |
 Türkei Türkei | I.N.H. |
 Ungarn Ungarn | Isonicid |
 Vereinigte Staaten Vereinigte Staaten | Laniazid Nydrazid |
 Vereinigtes Königreich Vereinigtes Königreich | Inapsade Rimifon |
 Ägypten Ägypten | Isocid forte |
 Österreich Österreich | INH Agepha |
Beschreibung
Isoniazid ist ein Antituberkulosemittel der ersten Wahl. Es wird zur Behandlung einer aktiven Tuberkulose zusammen mit anderen Arzneimitteln eingesetzt und kann außerdem helfen, bei Menschen mit latenter Tuberkulose-Infektion den Ausbruch einer aktiven Erkrankung zu verhindern. Da die richtige Dosierung und eine engmaschige Kontrolle, vor allem der Leberwerte, wichtig sind, sollten Sie dieses Medikament nur wie verordnet anwenden und die Anweisungen Ihres Arztes befolgen.

Anwendungen
Aktive Tuberkulose
Isoniazid wird zusammen mit anderen Antituberkulosemitteln zur Behandlung einer klinisch manifesten Tuberkulose eingesetzt.
In Deutschland richten sich Diagnose und Behandlung einer kulturell bestätigten pulmonalen Tuberkulose in der Regel nach den nationalen Empfehlungen des Deutschen Zentralkomitees zur Bekämpfung der Tuberkulose (DZK) und den einschlägigen Fachleitlinien. Verwendet werden mehrere standardisierte Kombinationstherapien mit mindestens 6 Monaten (26 Wochen) Behandlungsdauer: zuerst eine Intensivphase von 2 Monaten, danach eine Erhaltungsphase von meist 4 Monaten, in bestimmten Fällen auch länger. Isoniazid gilt als Mittel der ersten Wahl zur Behandlung aller Tuberkuloseformen, die durch Mycobacterium tuberculosis verursacht werden und bei denen eine Empfindlichkeit gegenüber dem Wirkstoff bekannt oder zu erwarten ist.
In Deutschland ist Isoniazid je nach Produkt und aktueller Verfügbarkeit entweder als Monopräparat oder in Fixkombinationen zur Tuberkulosebehandlung erhältlich. Isoniazid zum Einnehmen wird in der Regel bevorzugt. Wenn eine orale Anwendung nicht möglich ist, kann der Wirkstoff zur Erst- oder Wiederbehandlung auch intramuskulär gegeben werden.
Latente Tuberkulose-Infektion
Isoniazid wird üblicherweise als Monotherapie zur Behandlung einer latenten Tuberkulose-Infektion eingesetzt, um die Entwicklung einer klinisch manifesten Tuberkulose zu verhindern. Früher wurden dafür häufig die Begriffe „präventive Therapie“ oder „Chemoprophylaxe“ verwendet, etwa für eine Monotherapie mit Isoniazid bei Personen mit bekannter oder wahrscheinlicher Infektion durch M. tuberculosis. Da ein solches Regime jedoch nur selten eine echte Primärprävention erreicht, also eine Infektion nach Exposition verhindert, wird heute der Begriff „Behandlung der latenten Tuberkulose-Infektion“ bevorzugt, da er die beabsichtigte Maßnahme genauer beschreibt und zu einem besseren Verständnis sowie zu einer breiteren Umsetzung dieser Strategie beitragen kann.
Zu den Risikogruppen für die Entwicklung einer Tuberkulose gehören Menschen, die sich vor Kurzem mit M. tuberculosis infiziert haben, sowie Personen mit Erkrankungen, die das Risiko erhöhen, dass aus einer latenten Infektion eine aktive Erkrankung wird. Wie wahrscheinlich ein positiver Tuberkulintest tatsächlich auf eine Infektion mit M. tuberculosis hinweist, hängt von der Verbreitung der Infektion in der getesteten Population ab. Da Tuberkulose in Deutschland in der Allgemeinbevölkerung vergleichsweise selten ist, hat der Tuberkulintest bei Menschen ohne bekannte oder wahrscheinliche Exposition gegenüber M. tuberculosis einen geringeren positiven Vorhersagewert. Um Ressourcen gezielt einzusetzen und falsch positive Ergebnisse möglichst zu vermeiden, beschränkt man das Testen deshalb meist auf Risikogruppen; bei Menschen mit niedrigem Risiko wird davon eher abgeraten. Positive Tuberkulinreaktionen werden in der Regel nach drei Schwellenwerten bewertet, abhängig vom individuellen Risikoprofil: 5 mm oder mehr Induration bei sehr hohem Risiko für eine aktive Tuberkulose, 10 mm oder mehr bei erhöhtem Infektionsrisiko oder klinischen Faktoren, die eine Progression zur aktiven Tuberkulose begünstigen, und 15 mm oder mehr bei Personen mit niedrigem Risiko, für die ein Tuberkulintest normalerweise nicht empfohlen wird.
Wichtigste Gruppen für Tuberkulintest und Behandlung
- Personen mit HIV-Infektion
- Personen mit einer Induration von 5 mm oder mehr sollten, sofern keine Kontraindikationen vorliegen, eine LTBI-Therapie erhalten.
- Eine präventive Therapie wird auch bei negativem Tuberkulintest empfohlen, wenn eine bekannte Exposition gegenüber aktiver Tuberkulose bestand.
- Eine Behandlung mit Isoniazid kann auch für tuberkulinnegative Kinder HIV-infizierter Mütter sinnvoll sein.
- Enge Kontaktpersonen von Tuberkulosepatienten
- Kontaktpersonen mit einer signifikanten Reaktion (≥5 mm) sollten unabhängig vom Alter wegen LTBI behandelt werden.
- Kinder unter 5 Jahren sollten wegen ihres höheren Erkrankungsrisikos unabhängig vom Testergebnis behandelt werden.
- Immungeschwächte Personen
- Menschen mit langfristiger Kortikosteroidtherapie oder nach Organtransplantation sollten behandelt werden, wenn der Tuberkulintest entsprechend ausfällt.
- Auch immungeschwächte Kontaktpersonen von Personen mit aktiver Tuberkulose sollten behandelt werden.
- Personen mit früherer Tuberkulose-Anamnese
- Menschen mit ausgeheilter, aber unbehandelter Tuberkulose sollten unabhängig vom Alter eine LTBI-Therapie erhalten.
- Hochrisikogruppen
- Neu zugewanderte Menschen aus Ländern mit hoher Prävalenz, Bewohner von Langzeitpflegeeinrichtungen und medizinisches Personal mit Tuberkuloseexposition sollten bei signifikanter Tuberkulinreaktion eine Behandlung in Erwägung ziehen.
- Kinder und Jugendliche
- Säuglinge und Kinder, die Hochrisiko-Erwachsenen ausgesetzt waren, sollten bei signifikanter Tuberkulinreaktion behandelt werden.
Test- und Behandlungshinweise
- Routine-Tests werden für Menschen mit niedrigem Risiko nicht empfohlen. Bei signifikanter Reaktion kann aber eine Behandlung erwogen werden.
- Vor Beginn einer Behandlung mit Isoniazid müssen Patienten auf aktive Tuberkulose und Lebererkrankungen untersucht werden, um Kontraindikationen auszuschließen.
Dieser systematische Ansatz hilft dabei, gefährdete Gruppen gezielt zu testen und zu behandeln, um das Fortschreiten einer latenten Tuberkulose zu einer aktiven Erkrankung zu verhindern.
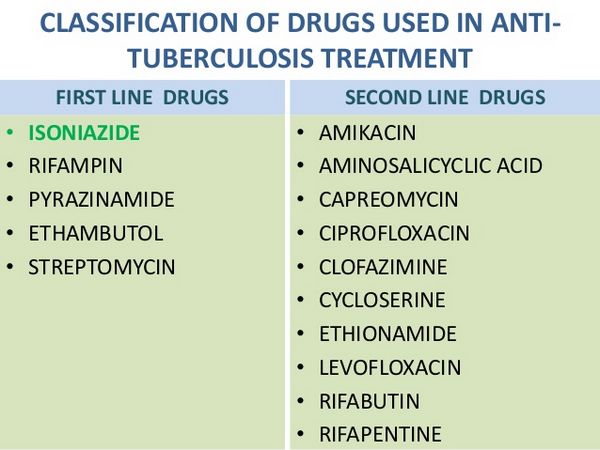
Isoniazid-Monotherapie
Eine Monotherapie mit Isoniazid wird zur Behandlung der latenten Tuberkulose-Infektion (LTBI) sowohl bei HIV-positiven als auch bei HIV-negativen Erwachsenen empfohlen. Das bevorzugte Schema umfasst 9 Monate mit täglicher Einnahme oder Einnahme zweimal wöchentlich. Für Säuglinge und Kinder wird ein ähnliches 9-Monats-Schema empfohlen; einige Experten schlagen bei HIV-infizierten Kindern eine Verlängerung auf 12 Monate vor. Das 9-Monats-Schema wird im Allgemeinen bevorzugt, bei HIV-negativen Erwachsenen kann jedoch auch ein 6-Monats-Schema in Betracht gezogen werden, das einen guten Schutz bietet und unter Umständen kostengünstiger ist. Für Kinder oder Personen mit früherer Tuberkulose wird dieses Schema jedoch nicht empfohlen. Studien zeigen, dass Behandlungen von weniger als 6 Monaten nicht wirksam sind, und eine große Studie bestätigte, dass ein 6-monatiger Behandlungszyklus wirksamer ist als kürzere Verläufe. Entscheidend ist außerdem eine gute Therapietreue: mindestens 270 Dosen beim 9-Monats-Schema und 180 Dosen bei der 6-Monats-Variante. Intermittierende Dosierungen sollten unter direkter ärztlicher Aufsicht erfolgen, um die Einhaltung der Therapie sicherzustellen. Wird die Behandlung länger als zwei Monate unterbrochen, ist vor der Wiederaufnahme eine erneute ärztliche Beurteilung erforderlich.
Alternative Regime
Obwohl die Isoniazid-Monotherapie meist bevorzugt wird, kann als Alternative eine 4-monatige tägliche Rifampin-Monotherapie bei HIV-positiven und HIV-negativen Patienten eingesetzt werden, besonders wenn Isoniazid wegen Resistenz oder Unverträglichkeit nicht infrage kommt.
Begrenzte Daten deuten darauf hin, dass ein Kurzzeitschema von zum Beispiel 2 Monaten mit täglicher Gabe von Rifampin und Pyrazinamid bei HIV-infizierten Patienten die latente Tuberkulose-Infektion wirksam behandeln kann; bei HIV-negativen Patienten wird keine abweichende Wirksamkeit angenommen. Allerdings wurden unter der Kombination aus Rifampin und Pyrazinamid lebertoxische Nebenwirkungen berichtet, darunter auch einige tödliche Fälle. Deshalb sollten Regime mit beiden Wirkstoffen zur Behandlung der latenten Tuberkulose-Infektion bei HIV-positiven wie auch HIV-negativen Patienten eher vermieden werden, auch wenn solche Kombinationen in der Behandlung der aktiven Tuberkulose weiterhin eingesetzt werden.
HIV-infizierte Personen
Welche Behandlung bei HIV-infizierten Personen mit latenter Tuberkulose-Infektion geeignet ist, hängt unter anderem davon ab, wie wahrscheinlich eine Empfindlichkeit des Erregers gegenüber Isoniazid ist. Isoniazid ist das bevorzugte Mittel, wenn M. tuberculosis isoniazidempfindlich ist. Berücksichtigt werden müssen außerdem mögliche Wechselwirkungen von Rifampin mit HIV-Proteaseinhibitoren oder nichtnukleosidischen Reverse-Transkriptase-Inhibitoren (NNRTIs) sowie das Risiko schwerer Leberschäden bei Pyrazinamid-haltigen Regimen. Bei einer Resistenz gegen Isoniazid und Rifampin sollte die Therapieentscheidung mit den zuständigen Gesundheitsbehörden abgestimmt werden.
Die Empfehlungen zur Behandlung einer latenten Tuberkulose-Infektion bei HIV-infizierten Erwachsenen entsprechen meist denen für HIV-negative Erwachsene; das 6-monatige Isoniazid-Monotherapie-Schema wird jedoch üblicherweise nicht empfohlen. Wenn Arzneimittelwechselwirkungen ein Problem sind, kann statt Rifampin eine Monotherapie mit Rifabutin erforderlich sein. Im Allgemeinen sollten HIV-infizierte Erwachsene und Jugendliche mit latenter M. tuberculosis-Infektion entweder ein 9-monatiges Schema mit täglicher oder zweimal wöchentlicher Gabe von Isoniazid oder ein 4-monatiges tägliches Schema mit Rifampin oder Rifabutin erhalten. Ein 2- bis 3-monatiges Schema mit Rifampin und Pyrazinamid wird in den meisten Fällen nicht mehr empfohlen.
Für HIV-infizierte Säuglinge und Kinder werden entweder 9 bis 12 Monate Isoniazid täglich oder zweimal wöchentlich oder ein 4- bis 6-monatiges tägliches Schema mit Rifampin empfohlen.
Schwangere Frauen
Bei Schwangeren mit erhöhtem Risiko, dass eine latente Tuberkulose-Infektion in eine aktive Erkrankung übergeht, vor allem bei HIV-Infektion oder kürzlich erfolgter Infektion, sollte der Beginn oder die Fortführung einer LTBI-Therapie nicht allein wegen der Schwangerschaft aufgeschoben werden, auch nicht im ersten Trimester. Bei Frauen mit geringerem Risiko empfehlen manche Experten, die Behandlung erst nach der Entbindung zu beginnen. Patientinnen mit HIV-Infektion oder radiologischen Hinweisen auf eine frühere Tuberkulose sollten 9 statt 6 Monate Isoniazid erhalten. Einige Experten verwenden Rifampin und Pyrazinamid als alternatives Regime zur Behandlung einer latenten Tuberkulose bei HIV-infizierten Schwangeren, wobei Pyrazinamid im ersten Trimester vermieden werden sollte. Für Schwangere ohne HIV-Infektion wird ein 9- oder 6-monatiges Schema mit täglicher oder zweimal wöchentlicher Gabe von Isoniazid empfohlen.
Drogenresistente latente Tuberkulose-Infektion
Bei Personen, die wahrscheinlich mit M. tuberculosis infiziert sind, das gegen Isoniazid und Rifampin resistent ist, und die ein hohes Risiko für die Entwicklung einer Tuberkulose haben, können Schemata mit Pyrazinamid und Ethambutol oder mit Pyrazinamid und einem Chinolon-Antibiotikum wie Levofloxacin oder Ofloxacin für 6-12 Monate in Betracht gezogen werden, sofern der Erreger der Indexperson gegenüber diesen Medikamenten empfindlich ist. Immunkompetente Kontaktpersonen werden oft nur beobachtet oder mit solchen Schemata 6 Monate lang behandelt; immungeschwächte Personen, einschließlich Menschen mit HIV, benötigen möglicherweise eine 12-monatige Behandlung. Vor der Wahl eines Schemas zur Behandlung einer möglichen multiresistenten Tuberkulose sollten Behandler das Resistenzmuster des isolierten M. tuberculosis-Stamms des Quellpatienten berücksichtigen. Bei Verdacht auf eine latente Infektion mit multiresistentem M. tuberculosis ist eine fachärztliche Beratung erforderlich. Vor Beginn der Therapie muss eine aktive Erkrankung sorgfältig ausgeschlossen werden.
Bis die Ergebnisse der Empfindlichkeitstestung vorliegen, können Kinder, die wahrscheinlich durch einen Indexfall mit isoniazidresistenter Tuberkulose infiziert wurden, sowohl Rifampin als auch Isoniazid erhalten. Wenn beim Indexfall nachgewiesen ist, dass die ausgeschiedenen Erreger vollständig gegen Isoniazid resistent sind, sollte Isoniazid abgesetzt und Rifampin mindestens sechs Monate lang gegeben werden. Bei Entscheidungen zur LTBI-Therapie bei Kindern mit Isoniazid- und/oder Rifampin-resistentem M. tuberculosis wird eine Expertenberatung empfohlen.
Dosierung
Die Dosierung von Isoniazid zum Einnehmen und zur intramuskulären Anwendung ist identisch.
Aktive Tuberkulose
Bei der Behandlung einer klinisch manifesten Tuberkulose darf Isoniazid nicht allein angewendet werden. Der Wirkstoff gilt als Mittel der ersten Wahl zur Behandlung aller Tuberkuloseformen. Die Therapie muss lange genug fortgeführt werden, um Rückfälle zu vermeiden. In Deutschland wird bei Patienten mit kulturell bestätigter pulmonaler Tuberkulose eine Mindestbehandlungsdauer von 6 Monaten (26 Wochen) empfohlen. Die Regime umfassen eine anfängliche Intensivphase von 2 Monaten und eine Erhaltungsphase von meist 4 Monaten, in ausgewählten Fällen auch länger. Ob die Behandlung abgeschlossen ist, wird genauer anhand der insgesamt erhaltenen Dosen und des klinischen Verlaufs beurteilt als allein nach der Dauer.
Dosierung für Erwachsene
Erwachsene und Kinder ab 15 Jahren erhalten in der Regel 5 mg/kg Isoniazid, höchstens 300 mg, einmal täglich, wenn Isoniazid zusammen mit anderen Antituberkulosemitteln eingesetzt wird.
Bei intermittierender Behandlung mit Kombinationstherapien erhalten Erwachsene und Kinder ab 15 Jahren gewöhnlich 15 mg/kg Isoniazid, bis zu 900 mg, ein-, zwei- oder dreimal wöchentlich.
Pädiatrische Dosierung
Säuglinge und Kinder vertragen höhere Isoniazid-Dosen als Erwachsene und können je nach Schwere der Erkrankung 10-20 mg/kg einmal täglich erhalten. Die maximale vom Hersteller empfohlene Tagesdosis für Kinder beträgt 300-500 mg. Bei täglicher Gabe im Rahmen von Kombinationstherapien wird bei Kindern üblicherweise eine Dosierung von 10-15 mg/kg pro Tag, bis zu 300 mg, verwendet. Es sollte beachtet werden, dass Dosen über 10 mg/kg zusammen mit Rifampin das Risiko für Hepatotoxizität erhöhen können.
Bei intermittierender Behandlung pädiatrischer Patienten mit Tuberkulose wird Isoniazid im Allgemeinen in einer Dosierung von 20-30 mg/kg, bis zu 900 mg, zweimal wöchentlich verabreicht.
Fixkombinationspräparate
Wenn Isoniazid als Fixkombination mit Rifampin (Rifamate®) im Rahmen einer Kombinationstherapie zur Behandlung der pulmonalen Tuberkulose angewendet wird, beträgt die übliche Dosis für Erwachsene 2 Kapseln (600 mg Rifampin und 300 mg Isoniazid) einmal täglich.
Obwohl das Fixkombinationspräparat für tägliche Schemata entwickelt wurde, kann Rifamate® auch in Regimen mit zweimal wöchentlicher Gabe verwendet werden, wenn gleichzeitig zusätzliches Isoniazid eingenommen wird.
Bei intermittierender Behandlung können nach Angaben von Experten zweimal wöchentlich 2 Kapseln Rifamate® (600 mg Rifampin und 300 mg Isoniazid) zusammen mit zusätzlichen 600 mg Isoniazid gegeben werden, also insgesamt 900 mg Isoniazid, unter direkt überwachter Therapie (DOT).
Der Hersteller weist darauf hin, dass Isoniazid/Rifampicin nicht zur Initialbehandlung der Tuberkulose angewendet werden sollte, sondern erst dann, wenn die geeignete Dosierung der Einzelwirkstoffe Isoniazid und Rifampicin für den Patienten festgelegt wurde.
Wird Isoniazid als Fixkombination mit Rifampin und Pyrazinamid (Rifater®) in der initialen Phase der Kombinationstherapie einer pulmonalen Tuberkulose gegeben, zum Beispiel in den ersten 2 Monaten, nennt der Hersteller folgende Dosierungen für Erwachsene: bei einem Körpergewicht bis 44 kg 4 Tabletten (480 mg Rifampin, 200 mg Isoniazid, 1,2 g Pyrazinamid), bei 45-54 kg 5 Tabletten (600 mg Rifampin, 250 mg Isoniazid, 1,5 g Pyrazinamid) und bei 55 kg oder mehr 6 Tabletten (720 mg Rifampin, 300 mg Isoniazid, 1,8 g Pyrazinamid). Bei Personen über 90 kg kann zusätzliches Pyrazinamid zusammen mit der Fixkombination nötig sein, um eine angemessene Dosierung zu erreichen.
Das Verhältnis von Rifampin, Isoniazid und Pyrazinamid in Rifater® ist für Kinder oder Jugendliche unter 15 Jahren möglicherweise nicht geeignet, da bei Kindern üblicherweise höhere mg/kg-Dosen von Isoniazid verwendet werden als bei Erwachsenen.
Latente Tuberkulose-Infektion
Isoniazid ist üblicherweise das einzige Antituberkulosemittel, das für mindestens sechs Monate zur Behandlung der latenten Tuberkulose-Infektion eingesetzt wird. Es sollte alles getan werden, um die Therapietreue über mindestens sechs Monate sicherzustellen, da eine kürzere vorbeugende Behandlung nur wenig Nutzen bringt. Wenn die Einnahme nicht direkt überwacht wird, werden stichprobenartige Urintests auf Isoniazid-Metaboliten empfohlen, um die Therapietreue besser beurteilen zu können.
Ein 9-monatiges tägliches Isoniazid-Schema oder alternativ ein 9-monatiges Schema mit zweimal wöchentlicher Gabe wird Erwachsenen unabhängig vom HIV-Status meist empfohlen. Eine Behandlung der latenten Tuberkulose mit Isoniazid über mehr als 12 Monate bringt keinen zusätzlichen Nutzen. Für HIV-infizierte Säuglinge und Kinder wird eine Behandlung mit Isoniazid über 9-12 Monate empfohlen.
Der Abschluss der Behandlung einer latenten Tuberkulose-Infektion lässt sich am zuverlässigsten anhand der insgesamt verabreichten Dosen beurteilen und sollte nicht nur nach der Behandlungsdauer bewertet werden. Das 9-monatige tägliche Schema mit Isoniazid sollte mindestens 270 Dosen umfassen, die innerhalb von 12 Monaten gegeben werden, und das 6-monatige tägliche Schema mit Isoniazid sollte mindestens 180 Dosen enthalten, die innerhalb von 9 Monaten verabreicht werden. Bei Isoniazid-Schemata mit zweimal wöchentlicher Gabe sollten für das 9-monatige Schema mindestens 76 Dosen innerhalb von 12 Monaten und für das 6-monatige Schema mindestens 52 Dosen innerhalb von 9 Monaten verabreicht werden.
Anwendung
Isoniazid wird in der Regel oral eingenommen. Wenn eine orale Behandlung nicht möglich ist, kann das Medikament intramuskulär verabreicht werden. Die Fixkombination aus Isoniazid und Rifampin (Rifamate®) sowie die Fixkombination aus Isoniazid, Rifampin und Pyrazinamid (Rifater®) sollte entweder 1 Stunde vor oder 2 Stunden nach einer Mahlzeit eingenommen werden; laut Hersteller sollte Rifater® mit einem vollen Glas Wasser eingenommen werden.
Isoniazid-Lösungen sollten durch Autoklavieren sterilisiert werden.
Wichtige Sicherheitsinformationen
Bei Patienten unter Isoniazid sollten regelmäßig Leberfunktionstests durchgeführt werden. Außerdem sollten Patienten monatlich nach Anzeichen und Symptomen einer Lebererkrankung befragt und angewiesen werden, ihrem Arzt mögliche Vorboten einer Hepatitis zu melden, zum Beispiel anhaltende Müdigkeit, Schwäche oder Fieber über 3 Tage, Unwohlsein, Übelkeit, Erbrechen oder unerklärlichen Appetitverlust. Treten solche Symptome auf oder gibt es Anzeichen einer Leberschädigung, sollte Isoniazid sofort abgesetzt werden, da die weitere Einnahme in solchen Fällen zu einer schwereren Leberschädigung führen kann.
Einige Ärzte empfehlen, die Isoniazid-Therapie zu beenden, wenn die Serum-Aminotransferasewerte mehr als das 3- bis 5-Fache der oberen Normgrenze betragen oder wenn Patienten Symptome einer Hepatitis entwickeln. Patienten, die während der Isoniazid-Therapie Anzeichen oder Symptome einer Leberschädigung hatten, sollten in der Regel alternative Tuberkulostatika erhalten. Wenn Isoniazid erneut gegeben werden muss, sollte dies erst geschehen, nachdem hepatische Symptome und Laborveränderungen abgeklungen sind. Isoniazid sollte dann mit sehr kleinen, langsam steigenden Dosen erneut begonnen und sofort abgesetzt werden, wenn erneut Anzeichen einer Leberbeteiligung auftreten.
Bei Kindern ist Hepatitis unter Isoniazid-Therapie selten, und eine routinemäßige Bestimmung der Serum-Aminotransferasewerte wird in der Regel nicht empfohlen. Bei Kindern mit schwerer Tuberkulose, insbesondere bei Meningitis und disseminierten Erkrankungen, sollten die Leberwerte in den ersten Behandlungsmonaten jedoch etwa einmal monatlich kontrolliert werden.
Die Leberfunktion sollte auch bei Patienten überwacht werden, die aktuell oder kürzlich eine Lebererkrankung hatten, bei Patienten mit hohen täglichen Isoniazid-Dosen (mehr als 10 mg/kg/Tag) in Kombination mit Rifampin und/oder Pyrazinamid, bei Schwangeren oder in den ersten 6 Wochen nach der Geburt, bei klinischen Anzeichen einer Hepatotoxizität, bei hepatobiliären Erkrankungen anderer Ursache sowie bei gleichzeitiger Einnahme anderer leberschädigender Medikamente, insbesondere Antikonvulsiva. Bei den meisten anderen Patienten sind monatliche klinische Untersuchungen über 3 Monate, gefolgt von Kontrollen alle 1-3 Monate zur Beobachtung von Anzeichen einer Hepatitis oder anderen unerwünschten Wirkungen, angemessen.
Isoniazid sollte mit Vorsicht angewendet werden bei täglichem Alkoholkonsum, bei Personen, die Drogen injizieren, bei Patienten mit chronischer Lebererkrankung oder schwerer Nierenfunktionsstörung sowie bei Patienten, bei denen eine frühere Behandlung mit Isoniazid wegen unerwünschter Wirkungen wie Kopfschmerzen, Schwindel oder Übelkeit abgebrochen wurde, die möglicherweise, aber nicht eindeutig, mit dem Arzneimittel in Zusammenhang standen. Bei Patienten mit schwerer Niereninsuffizienz können geringfügige Dosisanpassungen erforderlich sein. Daten aus retrospektiven Analysen von Todesfällen im Zusammenhang mit Isoniazid-assoziierter Hepatitis deuten darauf hin, dass das Risiko für eine tödliche Hepatitis unter der Einnahme erhöht sein kann, insbesondere bei Frauen sowie im Wochenbett.
Bei Patienten, die während der Behandlung Sehstörungen entwickeln, sollten regelmäßige augenärztliche Untersuchungen durchgeführt werden. Die Hersteller empfehlen eine augenärztliche Untersuchung einschließlich Ophthalmoskopie vor Beginn der Isoniazid-Therapie und anschließend in regelmäßigen Abständen auch ohne visuelle Symptome; einige Ärzte bezweifeln jedoch, dass diese Vorsichtsmaßnahme notwendig ist.
Isoniazid sollte bei mangelernährten Patienten oder bei Personen mit einer Veranlagung zu Neuropathien, zum Beispiel bei Diabetes oder Alkoholmissbrauch, mit Vorsicht eingesetzt werden; üblicherweise sollte gleichzeitig Pyridoxin gegeben werden. Eine begleitende Behandlung mit Pyridoxin wird auch bei Kindern und Jugendlichen mit geringem Milch- und Fleischkonsum, bei ernährungsbedingtem Mangel einschließlich aller symptomatischen HIV-infizierten Kinder, bei gestillten Säuglingen und ihren Müttern sowie in der Schwangerschaft empfohlen.
Isoniazid ist kontraindiziert bei Patienten mit akuter Lebererkrankung oder einer Vorgeschichte von Isoniazid-assoziierter Leberschädigung. Obwohl die Behandlung einer latenten Tuberkulose-Infektion bei diesen Patienten verschoben werden sollte, ist eine Seropositivität für das Hepatitis-B-Hüllantigen allein keine Kontraindikation für die Therapie. Isoniazid ist außerdem kontraindiziert bei Patienten mit schweren unerwünschten Reaktionen auf das Medikament, einschließlich schwerer Überempfindlichkeitsreaktionen oder Arzneimittelfieber, Schüttelfrost und Arthritis.
Nebenwirkungen
Isoniazid wird in den derzeit empfohlenen Dosierungen im Allgemeinen gut vertragen. Patienten mit langsamem Acetylator-Phänotyp und Patienten mit fortgeschrittener HIV-Erkrankung scheinen jedoch häufiger bestimmte Nebenwirkungen zu haben. Auch Patienten mit schlechter Ernährung haben ein erhöhtes Risiko für eine periphere Neuritis, die zu den häufigsten Nebenwirkungen von Isoniazid gehört. Weitere neurologische Nebenwirkungen sind psychotische Reaktionen und Krampfanfälle. Pyridoxin kann zur Vorbeugung oder Behandlung dieser Nebenwirkungen gegeben werden. Auch über Optikusneuritis wurde berichtet. Vorübergehende Erhöhungen der Leberenzyme treten bei 10 bis 20 % der Patienten in den ersten Behandlungsmonaten auf und normalisieren sich meist trotz fortgesetzter Therapie. Eine symptomatische Hepatitis tritt bei etwa 0,1 bis 0,15 % der Patienten auf, die Isoniazid als Monotherapie erhalten; das Risiko steigt jedoch mit zunehmendem Alter, regelmäßigem Alkoholkonsum und bei chronischer Lebererkrankung. Der Einfluss des Acetylator-Status ist unklar.
Erhöhte Leberenzyme zusammen mit klinischen Anzeichen einer Hepatitis wie Übelkeit, Erbrechen oder Müdigkeit können auf eine Leberschädigung hinweisen. In diesen Fällen sollte Isoniazid bis zur Abklärung abgesetzt und erst nach Erholung der Leberfunktion vorsichtig wieder begonnen werden. Todesfälle durch Lebernekrose sind beschrieben.
Wechselwirkungen
Das Risiko für Hepatotoxizität kann bei gleichzeitiger Einnahme von Isoniazid mit Rifamycinen oder anderen potenziell leberschädigenden Substanzen, einschließlich Alkohol, erhöht sein. Isoniazid kann den Leberstoffwechsel zahlreicher Medikamente hemmen, was in manchen Fällen zu erhöhter Toxizität führt. Dazu gehören die Antiepileptika Carbamazepin, Ethosuximid, Primidon und Phenytoin, die Benzodiazepine Diazepam und Triazolam, Chlorzoxazon, Theophyllin und Disulfiram. Isoniazid ist mit erhöhten Konzentrationen sowie verstärkten Wirkungen oder erhöhter Toxizität von Clofazimin, Cycloserin und Warfarin verbunden.
Wirkmechanismus
Isoniazid kann je nach der am Infektionsort erreichten Konzentration und der Empfindlichkeit des Erregers bakteriostatisch oder bakterizid wirken.
Obwohl der genaue Wirkmechanismus von Isoniazid nicht vollständig geklärt ist, wurden mehrere Mechanismen vorgeschlagen, darunter die Störung des Stoffwechsels bakterieller Proteine, Nukleinsäuren, Kohlenhydrate und Lipide.
Eine der Hauptwirkungen des Medikaments scheint die Hemmung der Mykolsäuresynthese in empfindlichen Bakterien zu sein, was zum Verlust der Säurefestigkeit und zu einer Schädigung der bakteriellen Zellwand führt. Isoniazid wirkt nur gegen Bakterien, die sich gerade teilen. Empfindliche Bakterien können noch 1 bis 2 Zellteilungen durchlaufen, bevor ihre Vermehrung gestoppt wird. Isoniazid ist ein hochspezifisches Mittel und wirkt nur gegen Organismen der Gattung Mycobacterium. Es ist in vitro und in vivo gegen M. tuberculosis, M. bovis und einige Stämme von M. kansasii wirksam.
Resistenz
Natürliche und erworbene Resistenzen gegen Isoniazid wurden in vitro und in vivo bei Stämmen von M. tuberculosis nachgewiesen. In vitro entwickelt sich die Resistenz gegen Isoniazid schrittweise. Der Resistenzmechanismus könnte damit zusammenhängen, dass das Medikament nicht in die resistenten Bakterien eindringt oder von ihnen nicht aufgenommen wird.
Resistente Stämme ursprünglich empfindlicher Bakterien entwickeln sich rasch, wenn Isoniazid allein zur Behandlung einer klinischen Tuberkulose eingesetzt wird; bei der vorbeugenden Therapie scheint die Entwicklung von Resistenzen jedoch kein großes Problem zu sein. Wenn Isoniazid zusammen mit anderen Tuberkulostatika zur Behandlung der klinischen Tuberkulose eingesetzt wird, kann das Auftreten resistenter Stämme verzögert oder verhindert werden.
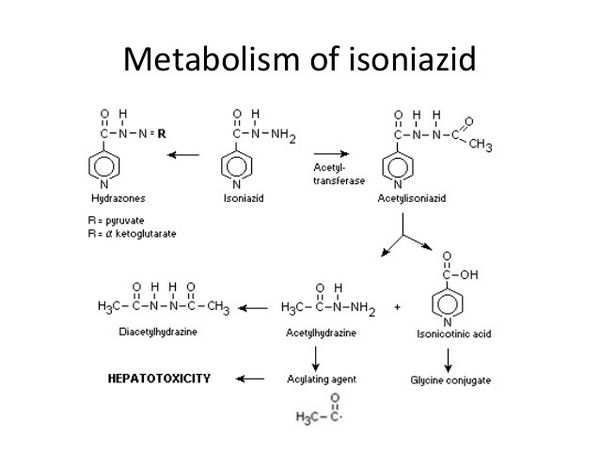
Pharmakokinetik
Isoniazid wird schnell aus dem Magen-Darm-Trakt und nach intramuskulärer Injektion resorbiert. Spitzenkonzentrationen von etwa 3 bis 7 Mikrogramm/ml werden 1 bis 2 Stunden nach der oralen Einnahme einer Nüchterndosis von 300 mg im Blut erreicht. Geschwindigkeit und Ausmaß der Resorption von Isoniazid werden durch Nahrung vermindert. Isoniazid gilt als nur gering an Plasmaproteine gebunden und verteilt sich in alle Körpergewebe und -flüssigkeiten, einschließlich des Liquor cerebrospinalis (CSF). Es geht bei Anwendung in der Schwangerschaft in das fetale Blut über und wird in die Muttermilch ausgeschieden. Die Plasmahalbwertszeit von Isoniazid liegt bei etwa 1 bis 6 Stunden und ist bei schnellen Acetylatoren kürzer. Der Hauptmetabolismus erfolgt über die Acetylierung zu Acetylisoniazid durch N-Acetyltransferase in Leber und Dünndarm. Bei Patienten mit normaler Nierenfunktion werden mehr als 75 % der Dosis innerhalb von 24 Stunden im Urin ausgeschieden, hauptsächlich als Metaboliten. Kleine Mengen werden auch über den Stuhl ausgeschieden. Isoniazid kann durch Hämodialyse entfernt werden.
Verteilung
Therapeutische Konzentrationen von Isoniazid wurden Stunden nach oraler Gabe im Liquor und in der Synovialflüssigkeit nachgewiesen. Die Diffusion in den Speichel ist gut, sodass vorgeschlagen wurde, Speichelkonzentrationen als Ersatz für Serumwerte in pharmakokinetischen Studien zu verwenden.
HIV-infizierte Patienten
Bei HIV-infizierten Patienten mit Tuberkulose kann eine Malabsorption von Isoniazid und anderen tuberkulostatischen Medikamenten auftreten. Das kann zu erworbener Arzneimittelresistenz und zu einer verminderten Wirksamkeit der Tuberkulosebehandlung beitragen.
Schwangerschaft
Isoniazid passiert die Plazenta; berichtet wurden durchschnittliche fetale Konzentrationen von 61,5 % und 72,8 % der mütterlichen Serum- oder Plasmakonzentration. Die Halbwertszeit von Isoniazid kann bei Neugeborenen verlängert sein.
Lagerung
Isoniazid-Präparate sollten vor Licht, Luft und übermäßiger Hitze geschützt werden. Isoniazid-Tabletten sollten in gut verschlossenen, lichtgeschützten Behältern bei Temperaturen unter 40°C, vorzugsweise zwischen 15-30°C, gelagert werden. Tabletten mit der Fixkombination aus Rifampin, Isoniazid und Pyrazinamid (Rifater®) sollten vor übermäßiger Feuchtigkeit geschützt und bei 15-30°C gelagert werden. Isoniazid-Injektionslösung sollte vor Licht geschützt und bei Temperaturen unter 40°C, vorzugsweise zwischen 15-30°C, aufbewahrt werden; Einfrieren sollte vermieden werden. Bei niedrigen Temperaturen neigt Isoniazid in Lösung zur Kristallisation, und die Injektion sollte vor Gebrauch auf Raumtemperatur erwärmt werden, damit sich die Kristalle wieder auflösen.
Überdosierung
Eine Überdosierung von Isoniazid kann Übelkeit, Erbrechen, Schwindel, Sprachstörungen, verschwommenes Sehen und visuelle Halluzinationen einschließlich leuchtender Farben und seltsamer Muster verursachen. Symptome einer Überdosierung treten in der Regel innerhalb von 30 Minuten bis 3 Stunden nach der Einnahme auf. Nach einer starken Überdosierung können Atemnot und eine ZNS-Depression auftreten, die sich rasch von Stupor bis zum Koma verschlechtern kann, außerdem schwer behandelbare Krampfanfälle, metabolische Azidose, Azetonurie und Hyperglykämie. Unbehandelt oder unzureichend behandelt kann eine Überdosis lebensbedrohlich sein.
Behandlung der Überdosierung
Im Notfall bei einer Isoniazid-Überdosierung sollten die Atemwege gesichert und sofort ein ausreichender Gasaustausch gewährleistet werden. Krampfanfälle können mit intravenösem Diazepam oder kurzwirksamen Barbituraten behandelt werden sowie durch die Gabe von Pyridoxinhydrochlorid in einer Menge, die der eingenommenen Isoniazid-Dosis entspricht. Üblicherweise werden 1-4 g Pyridoxinhydrochlorid intravenös verabreicht, gefolgt von 1 g intramuskulär alle 30 Minuten, bis die gesamte Dosis gegeben wurde. Wenn die Krampfanfälle kontrolliert sind und die Überdosierung erst wenige Stunden zurückliegt (innerhalb von 2-3 Stunden), sollte der Magen durch Magenspülung entleert werden.
Blutgase, Serumelektrolyte, Glukose sowie Harnstoff-Stickstoff (BUN) sollten bestimmt werden. Das Blut sollte typisiert und auf Kompatibilität geprüft werden, falls eine Hämodialyse erforderlich wird. Intravenöses Natriumbicarbonat sollte gegeben und bei Bedarf wiederholt werden, um eine metabolische Azidose zu kontrollieren; die Dosierung sollte anhand der Laborwerte angepasst werden.