Treponema pallidum
Grundlagen der Diagnostik
- Spiralige, bewegliche, schraubenförmige, langgestreckte (0,10 μm × 5-20 μm) Spirochäte.
- Keine zuverlässige Methode zur dauerhaften in vitro-Kultivierung.
- Direkter Nachweis mittels Dunkelfeldmikroskopie oder immunfluoreszierendem Antikörpertest bei Frühsyphilis.
- Nichttreponemale Antikörpertests (Rapid Plasma Reagin, Venereal Disease Research Laboratory [VDRL]) zum Screening und zur Therapiekontrolle.
- Treponema-spezifische Antikörpertests (fluoreszierender Treponema-Antikörpertest, Mikrohämagglutination-T.-pallidum-Test) zur Bestätigung.
- Lymphozytose im Liquor cerebrospinalis (CSF), erhöhte CSF-Proteine oder ein reaktiver CSF-VDRL-Test sprechen für Neurosyphilis.
- PCR, DNA-Sonden und Immunblotting-Techniken sind vielversprechend bei kongenitaler Syphilis, Frühsyphilis oder Neurosyphilis.
- Alle Patienten mit T.-pallidum-Infektion sollten auf eine HIV-Koinfektion getestet werden und umgekehrt.
Allgemeine Überlegungen
Der Begriff Syphilis wurde erstmals 1530 vom italienischen Arzt Girolamo Fracastoro in seinem epischen Gedicht Syphilis sive morbus Gallicus verwendet. Seitdem wurden zahlreiche Erkenntnisse über diese sexuell übertragbare Erkrankung gewonnen, die durch T. pallidum verursacht wird. Programme des Öffentlichen Gesundheitswesens zum Screening sowie die Einführung von Antibiotika führten nach dem Zweiten Weltkrieg zu einem deutlichen Rückgang der Syphilis-Neuerkrankungen in den Vereinigten Staaten.
Mit dem Auftreten von AIDS stiegen die Neuerkrankungen an Syphilis jedoch wieder an. Dies erforderte eine erneute Fokussierung des medizinischen Personals auf die Diagnostik und Behandlung dieser Erkrankung.
Epidemiologie
Genitalherpes und Syphilis sind die häufigsten Ursachen genitaler Ulzerationen bei Patienten, die sich in AIDS-Kliniken der Vereinigten Staaten vorstellen. Syphilis wird meist durch sexuellen Kontakt mit infektiösen Läsionen der Primär- und Sekundärsyphilis übertragen. Etwa 30-60 % der Sexualkontakte von Personen mit infektiöser Syphilis entwickeln ebenfalls Syphilis. Eine Übertragung im Mutterleib oder durch Bluttransfusion, nongenitalen Körperkontakt sowie durch versehentliche direkte Inokulation ist seltener.
Die Inzidenz der Primär- und Sekundärsyphilis (Frühsyphilis) erreichte 1956 ein Minimum und stieg danach langsam an. Zwei "Epidemien" der Frühsyphilis in den letzten 20 Jahren zeigten die Bedeutung menschlichen Verhaltens für die Epidemiologie der Syphilis: Die erste erreichte 1982 ihren Höhepunkt und betraf vor allem bisexuelle und homosexuelle Männer; die zweite hatte 1990 ihren Höhepunkt, als 50.223 neue Fälle von Primär- und Sekundärsyphilis gemeldet wurden.
Diese Epidemie stand im Zusammenhang mit Crack-Kokain-Konsum und dessen Auswirkungen auf das Sexualverhalten und betraf überproportional Afroamerikaner. Die Inzidenz dieses Ausbruchs war im Süden der USA und in großen Metropolregionen am höchsten. Die Inzidenz der kongenitalen Syphilis stieg ebenfalls von 4,3 Fällen/100.000 Lebendgeburten 1983 auf 107 Fälle/100.000 Geburten 1991. Dies wird auf die Zunahme der Primär- und Sekundärsyphilis bei Frauen, eine intensivere Überwachung sowie eine sensitivere Falldefinition für kongenitale Syphilis in den Jahren 1988-1989 zurückgeführt.
Die Inzidenz aller Syphilisstadien einschließlich der kongenitalen Syphilis ist seit 1991 rückläufig. Die Anzahl der neuen Fälle von Primär- und Sekundärsyphilis in den USA betrug 1997 8.500, entsprechend einer Inzidenz von 3,2 Fällen/100.000 Personen, dem niedrigsten Wert seit 1941. Die Inzidenz der kongenitalen Syphilis lag 1997 bei 27 Fällen/100.000 Lebendgeburten, dem niedrigsten Wert seit der Änderung der Überwachungsfalldefinition.
Mikrobiologie
Die Ordnung Spirochaetales und die Familie Spirochaetaceae umfassen humanpathogene Gattungen, darunter Treponema, Leptospira und Borrelia. T. pallidum Subspecies pallidum ist der Erreger der Syphilis und wird überwiegend durch sexuellen Kontakt übertragen. Nicht venerisch übertragene Treponemeninfektionen umfassen Erkrankungen, die durch T. carateum (Pinta), T. pallidum Subspecies pertenue (Frambösie) und T. pallidum Subspecies endemicum (Bejel oder endemische Syphilis) verursacht werden. Diese Infektionen werden anhand klinischer und epidemiologischer Merkmale unterschieden, da sich serologische Wirtsantwort, mikrobiologische Morphologie und Antigenzusammensetzung ähneln. Kein derzeit verfügbarer nukleinsäurebasierter Test differenziert zuverlässig zwischen den Subspecies von T. pallidum.
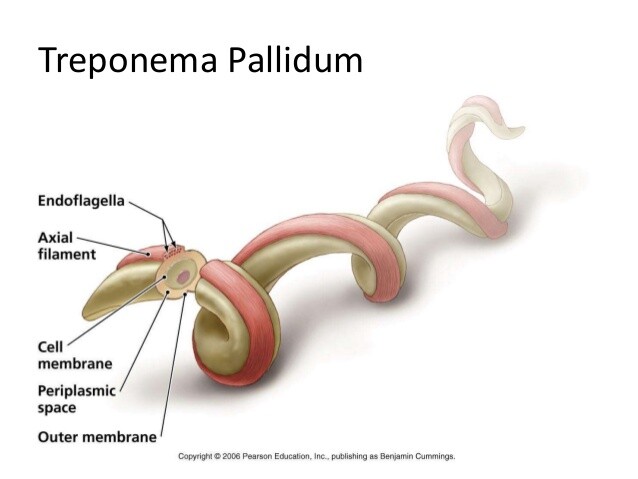
T. pallidum ist eine mikroaerophile Spirochäte, die eng spiralig gewunden ist, 5-20 μm lang und 0,1-0,2 μm breit. Eine aktive Motilität entsteht durch Biegen entlang der Längsachse und führt zu "korkenzieherartigen" Bewegungen. Die Organismen sind für das Lichtmikroskop zu dünn, lassen sich aber mittels Dunkelfeldmikroskopie, direkter immunfluoreszierender Färbung oder Silberfärbung sichtbar machen.
Der Erreger ist schwer zu charakterisieren, da er nicht durch in vitro-Kulturmethoden erhalten werden kann. Für die Laborvermehrung ist stattdessen eine Inokulation von Kaninchen oder Meerschweinchen erforderlich. Die Organismen sind von einer Außenmembran umgeben, die überwiegend aus Phospholipiden und nur einer geringen Konzentration an Membranproteinen besteht. Diese Eigenschaft könnte zusammen mit der langsamen Vermehrung das persistierende Bestehen im befallenen Wirt erklären. Die vollständige Genomsequenz von T. pallidum umfasst eine große Familie duplizierter Gene, die voraussichtlich Außenmembranporine und Adhäsine kodieren. Diese Gene könnten Mechanismen der Antigenvariabilität darstellen und Zielstrukturen für impfinduzierte Immunität sein.
Axialfilamente oder Endoflagellen sind an beiden Enden des Organismus im periplasmatischen Raum befestigt und vermitteln Wirtszelladhäsion sowie Motilität. Neuere Studien deuten darauf hin, dass ein sensorisches Signalprotein diese flagellenassoziierte Bewegung modulieren könnte. Der Organismus enthält außerdem eine Peptidoglykanschicht und ist empfindlich gegenüber β-Laktam-Antibiotika wie Penicillin. Die Vermehrung erfolgt durch Querteilung zur Längsachse.
Pathogenese
T. pallidum gelangt durch Mikroperforationen der Haut oder über intakte Schleimhäute in subepitheliale Gewebe. Am Inokulationsort entwickelt sich nach 10-90 Tagen eine sichtbare, lokal begrenzte Reaktion, was auf die langsame Vermehrungszeit zurückgeführt wird. Diese Reaktion manifestiert sich zunächst als Papula und ulzeriert anschließend zur klassischen Läsion der Primärsyphilis, dem Schanker.
Histopathologisch zeigt sich eine perivaskuläre Entzündung aus Lymphozyten und Plasmazellen. Spirochäten disseminieren zudem in regionale Lymphknoten und gelangen in dieser Phase in die Blutbahn. Der Schanker heilt meist spontan innerhalb von 1-8 Wochen ab, wahrscheinlich durch Phagozytose der Treponemen durch Makrophagen. Die Sekundärphase beginnt etwa 6-10 Wochen nach Verschwinden des Schankers. In dieser Phase ist die Spirochätämie trotz einer ausgeprägten humoralen Immunantwort am höchsten, und die Patienten stellen sich häufig mit allgemeinem Krankheitsgefühl, Fieber, Gewichtsverlust und generalisierter Lymphadenopathie vor.
Die meisten Patienten entwickeln Haut- und Schleimhautläsionen. Die Läsionen der Primär- und Sekundärsyphilis sind hochinfektiös. Das Abklingen der Symptome der unbehandelten Sekundärsyphilis leitet die latente Phase ein. Dieses klinisch asymptomatische Stadium wird ausschließlich durch eine positive treponemale Serologie angezeigt. Die latente Phase wird in eine frühe latente Phase (erstes Jahr nach Infektion) und eine späte latente Phase unterteilt. Etwa ein Drittel der unbehandelten Patienten mit latenter Infektion entwickelt nach unbestimmter Zeit Symptome einer Spätsyphilis (tertiäre Syphilis).
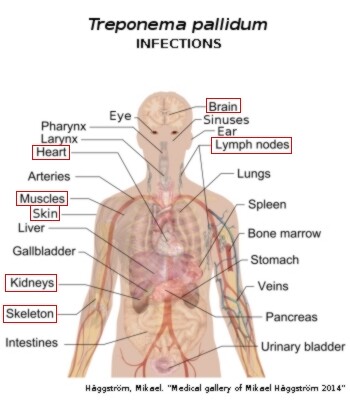
Destruktive Gewebsschäden in der tertiären Phase betreffen Haut und Knochen (Gumma), die Aorta sowie das zentrale Nervensystem (ZNS). Histopathologisch zeigen diese Läsionen die charakteristische obliterative Endarteriitis, die auch in anderen Stadien beobachtet wird. Die Läsionen der Spätsyphilis enthalten nur wenige sichtbare Spirochäten, was auf eine verzögerte Typ-Hypersensitivitätsreaktion gegen T. pallidum hindeutet.
Viele Informationen zum natürlichen Verlauf unbehandelter Syphilis stammen aus zwei Studien: der Oslo-Studie zu unbehandelten norwegischen Patienten mit Frühsyphilis (1890-1951) und der Tuskegee-Studie, die 1932 durch den US Public Health Service (U.S. PHS) initiiert wurde. Diese prospektive Studie mit ca. 400 schwarzen Männern mit unbehandelter latenter Syphilis im Macon County, Alabama, wurde 1972 beendet.
Latente Syphilis
Klinische Befunde
Die Manifestationen der Primär- und Sekundärsyphilis klingen ohne Therapie ab. Die anschließende klinisch stumme Phase der Infektion, die latente Phase, ist durch positive Serologien und unauffälligen Liquor gekennzeichnet (siehe Tabelle 1). Während dieser Phase kann es, meist in der frühen latenten Periode, zu Rezidiven mit Manifestationen der Sekundärsyphilis kommen. Asymptomatische Infektionen über mehr als ein Jahr (späte latente Syphilis) persistieren bei ca. zwei Dritteln der unbehandelten Patienten lebenslang. Ein Drittel entwickelt eine symptomatische Erkrankung, d. h. Spätsyphilis.
Kongenitale Syphilis
Klinische Befunde
Zeichen und Symptome
Die meisten Säuglinge erwerben die kongenitale Syphilis durch transplazentare Dissemination mütterlichen T. pallidum nach der 16. Schwangerschaftswoche und seltener durch Kontakt mit einer infektiösen Läsion während der Entbindung (Tabelle 2). Die Wahrscheinlichkeit einer fetalen Infektion ist umgekehrt proportional zur Infektionsdauer der Mutter. Das Risiko der fetalen Übertragung sinkt von 70-100 % bei Frühsyphilis auf 10-30 % bei latenter Erkrankung. Kongenitale Infektionen können durch geeignete Identifizierung und Behandlung infizierter Schwangerer verhindert werden. 1988 erhöhte das CDC die Sensitivität der Falldefinition für kongenitale Syphilis, indem alle Säuglinge, symptomatisch oder asymptomatisch, die von unbehandelten oder unzureichend behandelten Müttern geboren wurden, eingeschlossen wurden.
Die kongenitale Syphilis wird in ein frühes und ein spätes Stadium unterteilt. Das frühe Stadium, vorwiegend bei Säuglingen im Alter von 2-25 Wochen, kann asymptomatisch sein oder mit Veränderungen an den langen Röhrenknochen einschließlich Osteochondritis und Periostitis, Hepatosplenomegalie und veränderten Leberfunktionswerten, niedrigem Geburtsgewicht, serösem Nasenausfluss (Schnupfen), makulopapulösem Exanthem, Anämie, nephrotischem Syndrom und ZNS-Anomalien assoziiert sein. Ohne Behandlung können diese Läsionen in eine späte kongenitale Syphilis übergehen. Diese zeigt sich klassischerweise nach 2 Jahren mit Frontalvorwölbung, Sattelnase, interstitieller Keratitis, gezackten und stiftförmigen oberen Hutchinson-Schneidezähnen, gering entwickelten Mulberry-Molaren, anteriorer Beugung der unteren Extremitäten, perioralen und perinasalen Fissuren, beidseitigem Kniegelenkserguss (Clutton-Gelenke) und Taubheit.
Laborbefunde
Siehe Diagnose unten.
Differenzialdiagnose
Die Differenzialdiagnose der kongenitalen Syphilis umfasst andere kongenital erworbene Infektionen wie Toxoplasmose, Röteln, Cytomegalovirus, Herpes simplex und Hepatitis B.
Komplikationen
Säuglinge mit unbehandelter Frühsyphilis können, wie bereits beschrieben, Manifestationen der späten kongenitalen Syphilis entwickeln.
Diagnose
Direkte mikroskopische Untersuchung
Die Dunkelfeldmikroskopie weist T. pallidum in transsudativen Flüssigkeitsanteilen von Schankern nach. In diesen kann die Organismendichte 10.000-100.000/mL erreichen. Die Spirochäten zeigen eine "korkenzieherartige" Motilität und eine zentrale Biegung. Verdächtige Läsionen sollten an drei aufeinanderfolgenden Tagen untersucht werden, bevor Syphilis ausgeschlossen wird. Alternative diagnostische Methoden wie die fluoreszierende Antikörperfärbung sollten bei oralen Läsionen in Betracht gezogen werden, da saprophytische Spirochäten im Mundraum T. pallidum morphologisch ähneln. Silberfärbungen oder spezifische immunfluoreszierende Antikörperfärbungen können hilfreich sein, um pathogene Spirochäten in Gewebebiopsien nachzuweisen.
Serologische Tests
Die Mehrzahl der Syphilisfälle wird serologisch diagnostiziert. Diese Tests werden entsprechend der vom Wirt gebildeten Antikörperart in nicht spezifische und spezifische Tests eingeteilt. Nichttreponemale Antikörpertests verwenden reaginische lipophile Antigene, um kreuzreaktive Antikörper (IgG und IgM) bei T. pallidum-Infektion nachzuweisen. Spezifische (treponemale) Antikörpertests nutzen T. pallidum-Antigene zur Antikörperdetektion.
Zu den nichttreponemalen Antikörpertests gehören Rapid Plasma Reagin und der VDRL-Flockungsassay. Diese Screeningtests können auch bei anderen infektiösen und nichtinfektiösen Erkrankungen reaktiv sein, darunter intravenöser Drogengebrauch, Tuberkulose, Impfungen, Schwangerschaft, infektiöse Mononukleose, HIV-Infektion, Rickettsiosen, andere Spirochäten-Erkrankungen, Bindegewebserkrankungen sowie bakterielle Endokarditis.
Falsch-negative nichttreponemale Testergebnisse können früh in der Erkrankung bei niedrigen Antikörperspiegeln auftreten und später bei sehr hohen Antikörperspiegeln, zum Beispiel während der Sekundärsyphilis, aufgrund des "Prozone-Effekts". In diesem Fall muss die Serumprobe verdünnt werden. Etwa 75 %, 100 % bzw. 75 % der Patienten mit unbehandelter Primär-, Sekundär- bzw. Spätsyphilis zeigen reaktive nichttreponemale Tests. Positive Testergebnisse werden in der Regel quantifiziert, um die Therapie zu überwachen.
Nichttreponemale Tests sind nicht austauschbar (Rapid-Plasma-Reagin-Titer sind meist höher). Für das Patientenmanagement sollte daher derselbe Test im selben Labor verwendet werden. Bei Patienten mit Frühsyphilis wird zwei Jahre nach wirksamer Therapie eine Seroreversion oder ein vierfacher Titerabfall erwartet.
Die sensitiveren und spezifischeren treponemalen Antikörpertests dienen primär der Bestätigung von Ergebnissen nichttreponemaler Tests. Der T. pallidum-Hämagglutinations- und der Mikrohämagglutination-T. pallidum-Test beruhen auf der Agglutination antitreponemaler Antikörper aus dem Serum mit Erythrozyten, die T. pallidum auf der Oberfläche tragen. Beim fluoreszierenden treponemalen Antikörpertest dient eine abgetötete T. pallidum-Stammlinie als Antigen für das absorbierte Serum des Patienten. Fluoreszenzmarkierte antihumane Immunglobuline werden in der Fluoreszenzmikroskopie visualisiert. Dieser Test ist sensitiver zur Erkennung von Frühsyphilis als die anderen spezifischen Tests.
Eine Seropositivität in treponemalen Tests bleibt meist lebenslang bestehen, was das Therapiemonitoring erschwert. Eine Seroreversion kann jedoch bei rasch behandelter Primärsyphilis und fortgeschrittener HIV-Infektion beobachtet werden. Zudem sind treponemenspezifische Antikörpertests bei anderen durch pathogene Treponemen verursachten Erkrankungen wie Frambösie, Pinta und Bejel sowie bei Lyme-Borreliose, Rückfallfieber und Leptospirose reaktiv. Falsch-positive Ergebnisse wurden außerdem bei Malaria und Lepra berichtet.
Molekulare Methoden wie die Polymerase-Kettenreaktion sind routinemäßig nicht verfügbar, können aber bei ausgewählten diagnostischen Fragestellungen bei Frühsyphilis, kongenitaler Syphilis und Neurosyphilis eingesetzt werden.
Neurosyphilis
Die Diagnose der Neurosyphilis beruht auf klinischen und laborchemischen Befunden. Einige Experten untersuchen den Liquor bei allen Patienten mit spätlatenter Syphilis. Der U.S. PHS empfiehlt eine Lumbalpunktion bei Vorliegen folgender Kriterien: neurologische Symptome, Anzeichen einer nicht neurologischen späten aktiven Syphilis, Therapieversagen oder spätlatente Syphilis (einschließlich Syphilis unbekannter Dauer) bei HIV-Koinfektion. Eine VDRL-Reaktivität im Liquor ist spezifisch für die Diagnose der Neurosyphilis. Nach traumatischer Lumbalpunktion ist die Interpretation positiver Ergebnisse jedoch mit Vorsicht vorzunehmen. Ein negatives Ergebnis schließt Neurosyphilis bei einer Sensitivität von ca. 50 % nicht aus. Patienten mit systemischen serologischen Nachweisen einer Syphilis und einer lymphozytären Pleozytose oder erhöhtem Protein im CSF sollten als vermutete Neurosyphilis behandelt werden.
Kongenitale Syphilis
Die Empfehlungen des U.S. PHS zur Abklärung von Säuglingen mit Verdacht auf kongenitale Syphilis umfassen Röntgenaufnahmen der langen Röhrenknochen, routinemäßige CSF-Untersuchungen einschließlich VDRL-Reaktivität, nichttreponemale Serologietests im Blut des Kindes sowie eine immunfluoreszierende Antikörperfärbung der Plazenta oder von Fruchtwasser/Nabelschnur. Wenn die Initialuntersuchung negativ ist, wird ein spezifischer antitreponemaler IgM-Test empfohlen. Die definitive Diagnose der kongenitalen Syphilis erfordert den Nachweis von T. pallidum im neonatalen Gewebe.
Therapie
Das Mittel der Wahl für alle Syphilisstadien ist Penicillin. Spezifische Therapieempfehlungen richten sich nach dem Krankheitsstadium. Aufgrund der langsamen Vermehrung des Erregers sind über längere Zeit treponemizide antimikrobielle Spiegel erforderlich. Obwohl Alternativen zu Penicillin verfügbar sind, wird eine nicht penicillinbasierte Therapie bei schwangeren Patienten oder bei Patienten mit kongenitaler Syphilis, Neurosyphilis oder HIV-Koinfektion nicht empfohlen.
Patienten mit Spirochäten-Erkrankungen können innerhalb des ersten Tages nach wirksamer Therapie eine akute systemische Reaktion mit Fieber, Schüttelfrost, Kopfschmerzen und Myalgien entwickeln. Diese Jarisch-Herxheimer-Reaktion tritt meist bei der Behandlung früher Syphilisstadien, insbesondere der Sekundärsyphilis, auf und klingt in 12-24 Stunden spontan ab. Die Ursache ist vermutlich die Lyse der Spirochäten mit anschließender Freisetzung von Antigenen und toxischen Abbauprodukten. Eine symptomatische Linderung mit antientzündlichen Mitteln kann hilfreich sein.
Die in den Boxen 3, 4 und 5 angegebenen Empfehlungen zu Therapie und Verlaufskontrolle basieren primär auf den Leitlinien des U.S. PHS.
Inkubierende Syphilis
Die Behandlung einer vermuteten inkubierenden Syphilis mit dem für Frühsyphilis empfohlenen Regime wird für alle Sexualkontakte von Patienten mit Primär-, Sekundär- oder frühlatenter Syphilis innerhalb der letzten 90 Tage empfohlen. Obwohl Mehrfachdosen von Azithromycin und Ceftriaxon in der Behandlung der Frühsyphilis vielversprechend erscheinen, bedarf eine Einzeldosisbehandlung mit einem der beiden Wirkstoffe zur Therapie der inkubierenden Syphilis noch weiterer Evaluation.
Primäre und sekundäre Syphilis
Die empfohlene Therapie für Erwachsene mit erworbener Primär- und Sekundärsyphilis ist in Tabelle 3 aufgeführt. Eine Therapie mit Erythromycin ist weniger wirksam als Penicillin, Doxycyclin oder Tetracyclin. Eine Einzeldosistherapie mit Ceftriaxon oder Azithromycin sollte nicht als Alternativtherapie verwendet werden. Die Nachkontrolle bei nicht HIV-infizierten Patienten sollte nichttreponemale Titer nach 3, 6 und 12 Monaten einschließen.
Wiederkehrende oder nicht abklingende klinische Manifestationen oder ein vierfacher Anstieg nichttreponemaler Titer sprechen für Therapieversagen oder Reinfektion. In diesen Fällen sollten eine weitere Abklärung auf Neurosyphilis und eine HIV-Infektion erfolgen. Eine erfolgreiche Therapie führt in der Regel innerhalb von 3-6 Monaten zu einem vierfachen Titerabfall. Ein anhaltender vierfacher oder größerer Abfall gilt als adäquate therapeutische Reaktion. Bei ca. 25 % der Patienten mit primärer oder sekundärer Infektion tritt bis 24 Monate nach korrekter Therapie keine Seroreversion ein. Patienten mit Therapieversagen ohne Hinweis auf Neurosyphilis sollten nach dem Benzathin-Penicillin-G-Schema für spätlatente Syphilis behandelt werden.
Frühlatente Syphilis
Erwachsene und Kinder mit frühlatenter Infektion werden wie Patienten mit primärer und sekundärer Syphilis behandelt.
Spätlatente Syphilis oder Syphilis unbekannter Dauer
Nichttreponemale serologische Verlaufskontrollen werden nach 6, 12 und 24 Monaten empfohlen. Eine Abklärung auf Neurosyphilis und gegebenenfalls eine erneute Behandlung sollten erfolgen bei vierfachem Titeranstieg, ausbleibendem vierfachen Titerabfall innerhalb von 1-2 Jahren oder beim Auftreten klinischer Manifestationen.
Spätsyphilis
Patienten mit spätbenigner Syphilis oder kardiovaskulärer Syphilis ohne Hinweis auf Neurosyphilis werden wie Patienten mit spätlatenter Erkrankung behandelt. Neben antitreponemalen Substanzen umfasst die Therapie der kardiovaskulären Syphilis eine angemessene medikamentöse und chirurgische Behandlung von Herzinsuffizienz und Aneurysmata. Eine Rückbildung von Aortitisfolgen ist unwahrscheinlich, eine Progression kann jedoch durch Antibiotika gestoppt werden. Die Läsionen der spätbenignen Syphilis sprechen gut auf eine Penicillintherapie an.
Neurosyphilis
Alle Patienten mit okulärer und auditiver Beteiligung infolge einer Syphilis sollten als vermutete Neurosyphilis behandelt werden. Die Liquorverlaufskontrolle sollte alle 6 Monate erfolgen. Eine erfolgreiche Therapie sollte zu einer Abnahme der Liquorzellzahl innerhalb von 6 Monaten führen. Proteinwerte und VDRL-Titer im Liquor normalisieren sich langsamer. Eine erneute Therapie kann indiziert sein, wenn diese Parameter auch 2 Jahre nach Behandlung abnormal bleiben. Die Behandlung der späten Neurosyphilis ist am wirksamsten, um weitere zentrale Nervenschäden zu verhindern, führt jedoch nur selten zu einer Rückbildung der Symptome.
Kongenitale Syphilis
Eine angemessene Therapie und Nachsorge der frühen kongenitalen Syphilis sollte die Entwicklung einer späten kongenitalen Syphilis verhindern (siehe Tabelle 5). Benzathin-Penicillin G, 50.000 U/kg einmalig intramuskulär verabreicht, wird für Neugeborene ohne klinische oder laborchemische Syphiliszeichen empfohlen, wenn die serologischen Werte der Mutter auf Therapieversagen hinweisen. Ebenso sollten Neugeborene von Müttern, die pränatal eine Erythromycintherapie erhalten haben, oder von Müttern, die eine Therapie im Monat vor der Geburt erhielten, so behandelt werden.
Treponemizide Penicillinkonzentrationen im Liquor werden möglicherweise mit dem für die frühe kongenitale Syphilis empfohlenen Prokain-Penicillin-Regime nicht erreicht. Nichttreponemale Antikörpertests sollten 6 Monate nach der Therapie negativ sein. Steigende oder persistierende Titer erfordern eine erneute Abklärung und Behandlung einschließlich Liquoruntersuchung. Säuglinge mit auffälligem Liquor sollten alle 6 Monate erneut punktiert werden. Ein serieller Abfall der Zellzahl bis zur Norm innerhalb von 2 Jahren sowie ein negativer Liquor-VDRL innerhalb von 6 Monaten werden erwartet. Eine erneute Behandlung ist indiziert, wenn diese Kriterien nicht erfüllt werden.
Syphilis und Schwangerschaft
Die Behandlung aller bekanntermaßen infizierten Schwangeren mit < 1 Jahr Infektionsdauer sollte Benzathin-Penicillin G, 2,4 Millionen U intramuskulär einmal wöchentlich, insgesamt zwei Dosen, umfassen. Andere Krankheitsstadien werden analog zu Nichtschwangeren behandelt, mit der Ausnahme, dass keine Alternative zur penicillinbasierten Therapie besteht. Nichttreponemale Antikörpertiter sollten monatlich bestimmt werden. Behandlungsentscheidungen richten sich nach dem Krankheitsstadium. Die Behandlung aller Sexualpartner ist zwingend erforderlich.
Syphilis und HIV
Ein HIV-Antikörpertest wird bei allen Patienten mit T. pallidum-Infektion empfohlen, da die Koinfektionsrate mit HIV erhöht ist. Die Übertragung von HIV kann durch genitale Ulzerationen begünstigt werden. Eine geschwächte zelluläre Immunität könnte erklären, warum HIV-Infizierte atypische Labor- und klinische Verläufe der Syphilis zeigen. Persistierende Schanker und Erstvorstellungen mit Sekundärsyphilis werden bei HIV-Infizierten häufiger berichtet. Falsch-positive und falsch-negative Serologien treten in dieser Patientengruppe ebenfalls häufiger auf. Ein vermindertes serologisches Therapieansprechen wurde auch bei Patienten mit Frühsyphilis und HIV-Koinfektion beobachtet. Das frühere Auftreten von Neurosyphilis und Spätstadien bei HIV-Infizierten wird mit einer verminderten Wirksamkeit der Standardtherapie für Frühsyphilis in Verbindung gebracht; eine neuere randomisierte, doppelblinde Studie bestätigt diese Beobachtung jedoch nicht.
Die Beurteilung und Behandlung der Neurosyphilis bei HIV-Patienten wird dadurch erschwert, dass Liquorprotein und Zellzahl häufig erhöht sind und dies auch allein durch HIV verursacht sein kann. Trotz dieser Herausforderungen werden konventionelle serologische Syphilistests weiterhin zur Diagnostik empfohlen. Einige Experten empfehlen jedoch eine aggressivere Syphilistherapie und eine intensivere Abklärung einer ZNS-Beteiligung beim HIV-positiven Wirt, unabhängig vom Stadium der T. pallidum-Infektion. Penicillinbasierte Therapien werden empfohlen; eine sorgfältige Therapiekontrolle ist essenziell.
Prävention und Kontrolle
Derzeit ist kein Impfstoff zur Prävention der Syphilis verfügbar (Tabelle 6). Primärpräventive Maßnahmen umfassen Verhaltensänderungen bei Hochrisikopatienten, wie sexuelle Promiskuität, sowie Programme des Öffentlichen Gesundheitswesens zur Aufklärung über sexuell übertragbare Krankheiten und den Nutzen der Kondomnutzung. Sekundärpräventive Maßnahmen umfassen wirksame, erschwingliche, rasche und zugängliche diagnostische und therapeutische Interventionen mit angemessener Nachsorge. Das Screening aller HIV-Infizierten und Schwangeren ist Bestandteil eines effektiven Programms des Öffentlichen Gesundheitswesens. Ebenfalls zwingend erforderlich sind eine zuverlässige Fallmeldung mit Partnerbenachrichtigung und eine epidemiologische Behandlung.
| Stadium | Häufigere Manifestationen | Seltenere Manifestationen |
|---|---|---|
|
|
|
Früh: < 1 Jahr nach Infektion; spät: ≥ 1 Jahr nach Infektion.
| Form | Häufigere Manifestationen | Seltenere Manifestationen |
|---|---|---|
| Frühkongenital |
|
|
| Spätkongenital |
|
|
| Erworben |
Die klinischen Merkmale sind ähnlich wie bei erworbener Syphilis bei Erwachsenen (siehe Tabelle 1). |
|
| Stadium | Erstwahl-Regime | Alternative Regime | Penicillinallergie |
|---|---|---|---|
| Primär, sekundär, frühlatent |
|
|
|
| Spätlatent, latent unbekannter Dauer, spät |
|
|
|
| Neurosyphilis |
|
|
|
1) Alle Patienten, die schwanger sind, HIV haben, kongenitale Syphilis oder Neurosyphilis, sollten mit penicillinbasierten Regimen behandelt werden.
2) Außer Neurosyphilis.
| Stadium | Erstwahl-Regime | Alternative Regime | Penicillinallergie |
|---|---|---|---|
| Primär, sekundär, frühlatent |
|
|
|
| Spätlatent, latent unbekannter Dauer, spät |
|
|
|
| Neurosyphilis |
|
- |
|
1) Alle Patienten, die schwanger sind, HIV haben, kongenitale Syphilis oder Neurosyphilis, sollten mit penicillinbasierten Regimen behandelt werden.
2) Außer Neurosyphilis.
| Patientengruppe | Erstwahl-Regime | Alternatives Regime bei Penicillinallergie |
|---|---|---|
| Neugeborene |
|
|
| Ältere Säuglinge und Kinder |
|
|
1) Alle Patienten, die schwanger sind, HIV haben, kongenitale Syphilis oder Neurosyphilis, sollten mit penicillinbasierten Regimen behandelt werden.
| Bereich | Maßnahmen |
|---|---|
| Prophylaktische Maßnahmen |
|
| Isolationsempfehlungen |
|

















